પોસ્ટઓપરેટિવ હર્નીયા પેટની પોલાણપરિસ્થિતિને કૉલ કરો જ્યારે પેટની પોલાણમાં સર્જિકલ હસ્તક્ષેપ અગાઉના ચીરાના સ્થળે પેરીટોનિયમની બહાર જઠરાંત્રિય માર્ગ (સામાન્ય રીતે આંતરડા) ની અનુગામી બહાર નીકળવા તરફ દોરી જાય છે. ફોટામાં તે ગાંઠ જેવું દેખાય છે વિવિધ કદ, જેની સાથે પોસ્ટઓપરેટિવ ડાઘ પસાર થાય છે, અને તે મુખ્યત્વે પીડા સાથે હોય છે. જો અંગની અંદરનું ઉલ્લંઘન થાય છે, તો ઉબકા, ગેસનું નિર્માણ, ઉલટી અને સ્ટૂલની અસ્થિરતા પણ દેખાય છે. આવા રોગને નિર્ધારિત કરવા માટે (ડૉક્ટર દ્વારા વિઝ્યુઅલ પરીક્ષા ઉપરાંત), હર્નીયા સહિત સમગ્ર પેટની પોલાણની એક્સ-રે, હર્નિઓગ્રાફી, અલ્ટ્રાસાઉન્ડ અને સીટી જેવી સંખ્યાબંધ પ્રક્રિયાઓ હાથ ધરવી જરૂરી છે. સમસ્યાના ઉકેલ તરીકે, ડોકટરો સામાન્ય રીતે હર્નિયોપ્લાસ્ટીનો આશરો લે છે - હર્નીયાને સીવવા માટે સર્જીકલ ઓપરેશન.
પેરીટોનિયમની બહાર જઠરાંત્રિય માર્ગમાંથી બહાર નીકળવાના કારણો
પેટની પોલાણની પોસ્ટઓપરેટિવ હર્નીયા, જેને વેન્ટ્રલ અથવા સિકેટ્રિયલ પણ કહેવામાં આવે છે, તે સર્જરી પછી તરત જ અને થોડા સમય પછી બંને રચના કરી શકે છે. આંકડા મુજબ, પાચન માર્ગ પર સર્જરી કરાવનારા સાતથી દસ ટકા લોકો પછીથી સમાન સમસ્યાનો સામનો કરે છે.
તે જ સમયે, પેરીટોનિયમમાં રચાયેલી તમામ હર્નિઆસમાં, પોસ્ટઓપરેટિવ રાશિઓ લગભગ 20% છે.
પરંપરાગત રીતે, પોસ્ટઓપરેટિવ હર્નીયા રચાય છે જ્યાં ડોકટરો દ્વારા આંતરિક અવયવો સુધી પહોંચવા માટે એક ચીરો બનાવવામાં આવ્યો હતો. એક નિયમ તરીકે, આ નીચેના સ્થાનો છે:
- મધ્ય લેપ્રોટોમીને કારણે પેટની સફેદ રેખા;
- પરિશિષ્ટ દૂર કર્યા પછી અથવા કેકમ પર શસ્ત્રક્રિયા પછી જમણો ઇલિયાક ઝોન;
- જમણી કે ડાબી હાયપોકોન્ડ્રિયમ, ઓપરેશન પર આધાર રાખીને - કોલેસીસ્ટેક્ટોમી, લીવર રિસેક્શન, બરોળ પર સર્જરી;
- ureters અથવા કિડની પર શસ્ત્રક્રિયાને કારણે બાજુની કટિ વિસ્તાર;
- યુરોલોજિકલ અથવા સ્ત્રીરોગવિજ્ઞાન દરમિયાનગીરી પછી સુપ્રાપ્યુબિક વિસ્તાર.
મોટેભાગે, પેટની પોલાણની પોસ્ટઓપરેટિવ હર્નીયા એ જઠરાંત્રિય માર્ગ પરના ઓપરેશનનું પરિણામ બની જાય છે, જે બધી જરૂરી તૈયારીઓ પૂરી પાડ્યા વિના ઉતાવળમાં કરવામાં આવી હતી. આંતરિક અવયવો. આ લગભગ અનિવાર્યપણે તરફ દોરી જાય છે નકારાત્મક પરિણામોઓપરેશન પછી પહેલેથી જ, જ્યારે પેરીટોનિયમની અંદર દબાણ વધે છે, ત્યારે આંતરડાના લોકો આંતરડામાંથી નબળી રીતે પસાર થવાનું શરૂ કરે છે, ક્રોનિક પેટનું ફૂલવું દેખાય છે, શ્વાસ લેવામાં તકલીફ થાય છે અને ઉધરસ રચાય છે. આ તમામ પરિબળો, આંતરડાની ગતિશીલતાના સામાન્ય અધોગતિના પરિણામે, સર્જરી પછી ડાઘની રચના માટે નકારાત્મક પરિસ્થિતિઓ તરફ દોરી જાય છે. પોસ્ટઓપરેટિવ હર્નીયાની રચના સાથે સંકળાયેલા અન્ય કારણો છે, જેમાંથી મુખ્ય છે:
- અયોગ્ય અથવા જૂના ઓપરેટિંગ સાધનો;
- ઘટાડેલી ગુણવત્તાની સીવણ સામગ્રી;
- સ્થાનિક પેશીઓની અતિશય તાણ;
- hematomas, suppuration અથવા બળતરા;
- ફાટેલ સીમ;
- પેટની પોલાણની ડ્રેનેજ;
- શસ્ત્રક્રિયા દરમિયાન અતિશય ટેમ્પોનેડ.
 દર્દી સાથે સીધો સંબંધ ધરાવતા પરિબળો પણ છે: સૌ પ્રથમ, આ તેની પદ્ધતિનું પાલન ન કરવું છે, જેને શસ્ત્રક્રિયા પછી શારીરિક પ્રવૃત્તિની ગેરહાજરીની જરૂર છે. બીજું, આ નિર્ધારિત આહારનું ઉલ્લંઘન છે અને પટ્ટીનો ઉપયોગ કરવાની જરૂરિયાતનું પાલન નથી. અલબત્ત, એવા રોગો પણ છે, જેની હાજરી દર્દીમાં પેટની પોલાણની પોસ્ટઓપરેટિવ હર્નીયાની સંભવિત રચનાના કિસ્સામાં વધારાના ઉત્તેજક મૂલ્ય ધરાવે છે. આવા રોગોમાં ન્યુમોનિયા (અથવા તીવ્ર શ્વાસનળીનો સોજો), કબજિયાત, ગર્ભાવસ્થા (અથવા બાળજન્મ) નો સમાવેશ થાય છે. ડાયાબિટીસ, સ્થૂળતા, સામાન્ય નબળાઇ અને ઉલ્ટી. બીજું કારણ કોઈપણ રોગ હોઈ શકે છે જે શરીરમાં જોડાયેલી પેશીઓની રચના પર વિનાશક અસર દ્વારા વર્ગીકૃત થયેલ છે.
દર્દી સાથે સીધો સંબંધ ધરાવતા પરિબળો પણ છે: સૌ પ્રથમ, આ તેની પદ્ધતિનું પાલન ન કરવું છે, જેને શસ્ત્રક્રિયા પછી શારીરિક પ્રવૃત્તિની ગેરહાજરીની જરૂર છે. બીજું, આ નિર્ધારિત આહારનું ઉલ્લંઘન છે અને પટ્ટીનો ઉપયોગ કરવાની જરૂરિયાતનું પાલન નથી. અલબત્ત, એવા રોગો પણ છે, જેની હાજરી દર્દીમાં પેટની પોલાણની પોસ્ટઓપરેટિવ હર્નીયાની સંભવિત રચનાના કિસ્સામાં વધારાના ઉત્તેજક મૂલ્ય ધરાવે છે. આવા રોગોમાં ન્યુમોનિયા (અથવા તીવ્ર શ્વાસનળીનો સોજો), કબજિયાત, ગર્ભાવસ્થા (અથવા બાળજન્મ) નો સમાવેશ થાય છે. ડાયાબિટીસ, સ્થૂળતા, સામાન્ય નબળાઇ અને ઉલ્ટી. બીજું કારણ કોઈપણ રોગ હોઈ શકે છે જે શરીરમાં જોડાયેલી પેશીઓની રચના પર વિનાશક અસર દ્વારા વર્ગીકૃત થયેલ છે.
જઠરાંત્રિય માર્ગ પર કરવામાં આવતી લગભગ કોઈપણ કામગીરી આખરે અનુરૂપ સારણગાંઠની રચના તરફ દોરી શકે છે, પરંતુ આ સંદર્ભમાં સૌથી ખતરનાક એવા રોગો છે જેમ કે કોલેસીસ્ટાઇટિસ, એપેન્ડિસાઈટિસ, પેરીટોનાઇટિસ, નાભિની હર્નીયા, અંડાશયના કોથળીઓ અથવા ગર્ભાશય ફાઇબ્રોઇડ્સ, આંતરડાની અવરોધ, પેરીટોનિયમના ઘા, છિદ્રિત અલ્સર.
પોસ્ટઓપરેટિવ હર્નીયાના લક્ષણો
તે કહ્યા વિના જાય છે કે પેટની પોલાણની પોસ્ટઓપરેટિવ હર્નીયાની લાક્ષણિકતા મુખ્ય લક્ષણ એ છે કે ગાંઠ જેવી રચના પોતે સર્જીકલ સીવની સાઇટ પર બહાર નીકળે છે. આવા હર્નિઆસ ખૂબ પીડાદાયક હોય છે અને શારીરિક શ્રમ, પ્રયત્નો, અચાનક હલનચલનને કારણે વોલ્યુમમાં વધારો થઈ શકે છે. તે જ સમયે, જ્યારે દર્દી આડી સ્થિતિમાં હોય છે, ત્યારે હર્નિઆ તેના ઘટાડાની શક્યતા સુધી દૃષ્ટિની રીતે ઘટે છે (દ્વારા પ્રારંભિક તબક્કા). જો જરૂરી પગલાં લેવામાં આવ્યાં નથી, તો પછી પીડા વધુ મજબૂત બને છે, સંકોચન જેવું લાગે છે, અને નીચેના લક્ષણો પણ દેખાય છે:
- પેટનું ફૂલવું અને કબજિયાત;
- ઓડકાર અને ઉબકા;
- પ્રવૃત્તિમાં ઘટાડો;
- સુપ્રાપ્યુબિક હર્નિઆસમાં ડિસ્યુરિક વિકૃતિઓ (ક્ષતિગ્રસ્ત પેશાબ);
- બળતરા અથવા બળતરા ત્વચાહર્નીયાના સ્થળે.
તે વ્યાખ્યાયિત કરવા યોગ્ય છે શક્ય ગૂંચવણો, જેમાં પેટની પોલાણની પોસ્ટઓપરેટિવ હર્નીયા વધારાની સમસ્યાઓનું કારણ બની શકે છે. આ ડોકટરોમાં ઉલ્લંઘન, છિદ્ર, એડહેસિવ આંતરડાની અવરોધ, કોપ્રોસ્ટેસિસ (આંતરડાની લ્યુમેનને તેના બંધ થવા સુધી સાંકડી કરવી) નો સમાવેશ થાય છે. આવી પરિસ્થિતિઓમાં પીડાદર્દી નોંધપાત્ર રીતે વધે છે, અને ઉબકા, ઉલટી, લોહિયાળ મળ, વિલંબિત આંતરડા ચળવળ અથવા ગેસ અલગ થવા જેવા ચિહ્નો ઉમેરવામાં આવે છે. વધુમાં, આવા હર્નીયાને સુધારવું હવે શક્ય નથી, પછી ભલે દર્દી તેની પીઠ પર પડેલો હોય.
પેટના હર્નિઆસનું વર્ગીકરણ
 સૌ પ્રથમ, પોસ્ટઓપરેટિવ પેટના હર્નિઆસને પેટના કેન્દ્રની તુલનામાં તેમના સ્થાનિકીકરણ દ્વારા અલગ પાડવામાં આવે છે: તે મધ્ય (ઉપલા અથવા નીચલા) અને બાજુની (ઉપલા બાજુની અથવા નીચલા) હોઈ શકે છે. વધુમાં, તેઓ કદમાં ભિન્ન છે, નાના, મધ્યમ, વ્યાપક અને વિશાળમાં વિભાજિત છે. આ પરિમાણો નીચે પ્રમાણે વર્ગીકૃત થયેલ છે:
સૌ પ્રથમ, પોસ્ટઓપરેટિવ પેટના હર્નિઆસને પેટના કેન્દ્રની તુલનામાં તેમના સ્થાનિકીકરણ દ્વારા અલગ પાડવામાં આવે છે: તે મધ્ય (ઉપલા અથવા નીચલા) અને બાજુની (ઉપલા બાજુની અથવા નીચલા) હોઈ શકે છે. વધુમાં, તેઓ કદમાં ભિન્ન છે, નાના, મધ્યમ, વ્યાપક અને વિશાળમાં વિભાજિત છે. આ પરિમાણો નીચે પ્રમાણે વર્ગીકૃત થયેલ છે:
- નાનામાં, પેટનું રૂપરેખાંકન બદલાતું નથી;
- માધ્યમ સાથે, પેરીટેઓનિયમના અલગ વિસ્તારનો એક નાનો ભાગ ફાળવવામાં આવે છે;
- વ્યાપક સાથે, પેરીટેઓનિયમનો સંપૂર્ણ અલગ વિસ્તાર ફાળવવામાં આવે છે;
- વિશાળ રાશિઓ પેરીટોનિયમના બે અથવા વધુ વિસ્તારોમાંથી કબજો કરે છે.
અલગથી, ડોકટરો ચીરાના હર્નિઆસને એવા ભાગોમાં વિભાજિત કરે છે જે ઘટાડી શકાય અને ન કરી શકાય, તેમજ તે કે જેમાં એક ચેમ્બર અથવા વધુ હોય છે. આ તમામ પરિબળો અનુગામી સારવાર નક્કી કરે છે.
આ રોગની સારવારની સુવિધાઓ
પોસ્ટઓપરેટિવ હર્નીયા સાથે, કહેવાતા રૂઢિચુસ્ત યુક્તિઓનો ઉપયોગ કરવાની મંજૂરી હોઈ શકે છે, પરંતુ ફક્ત સર્જિકલ હસ્તક્ષેપમાં કોઈ નોંધપાત્ર વિરોધાભાસ ઉમેરવાની સ્થિતિમાં. આવી પરિસ્થિતિઓમાં, આહાર આહારનું પાલન કરવાની ખૂબ ભલામણ કરવામાં આવે છે, શારીરિક પ્રવૃત્તિનો સંપૂર્ણ અસ્વીકાર. કબજિયાત સામેની લડતની ખાતરી કરવી અને સહાયક પટ્ટીના સતત ઉપયોગ વિશે ભૂલવું નહીં તે પણ ખૂબ જ મહત્વપૂર્ણ રહેશે. જો કે, અન્ય કોઈપણ કેસોમાં, સર્જિકલ હસ્તક્ષેપ અસરકારક રહેશે જેથી પોસ્ટઓપરેટિવ હર્નીયા ગૂંચવણોના વિકાસને ઉશ્કેરે નહીં.
તેનો આમૂલ નિકાલ ફક્ત સર્જિકલ પદ્ધતિ દ્વારા જ કરી શકાય છે, એટલે કે હર્નિઓપ્લાસ્ટીની મદદથી. નીચેના પર ધ્યાન આપવાની ખૂબ ભલામણ કરવામાં આવે છે:
- હર્નીયાની હાજરીમાં સર્જિકલ હસ્તક્ષેપની ચોક્કસ પદ્ધતિ પ્રોટ્રુઝનના સ્થાન અને કદના આધારે પસંદ કરવામાં આવે છે;
- પેરીટોનિયલ અંગો અને હર્નિયલ કોથળી વચ્ચે એડહેસિવ અલ્ગોરિધમ્સની હાજરીને ધ્યાનમાં લેવી ખૂબ જ મહત્વપૂર્ણ છે;
- શસ્ત્રક્રિયા પછી (પાંચ સે.મી.થી ઓછી) નાની અને ગંભીર ખામીઓ સાથે, એપોન્યુરોસિસનું પ્રાથમિક સિચ્યુરિંગ કરી શકાય છે. આ વિશે છે પ્લાસ્ટિક સર્જરીસ્થાનિક પેશીના આવરણને કારણે પેરીટોનિયમની અગ્રવર્તી દિવાલના સંબંધમાં;
- શસ્ત્રક્રિયા પછી મધ્યમ, વ્યાપક, કદાવર, લાંબા ગાળાના અને ઉગ્ર બનેલા હર્નિઆસને કહેવાતા કૃત્રિમ કૃત્રિમ અંગની મદદથી એપોનોરોસિસની ખામીને છુપાવવાની જરૂર છે. અમે મેશ પ્રોસ્થેસિસની રજૂઆત સાથે હર્નિઓપ્લાસ્ટી વિશે વાત કરી રહ્યા છીએ.
 પછીના કિસ્સામાં, પેરીટોનિયમની શારીરિક રચનાઓના સંબંધમાં મેશ સિસ્ટમને સજ્જ કરવાની વિવિધ પદ્ધતિઓ લાગુ કરી શકાય છે. આવી પરિસ્થિતિઓમાં, સંલગ્નતાનું વિભાજન અથવા ડાઘનું વિચ્છેદન અપેક્ષિત છે. વધુમાં, જ્યારે આવા હર્નીયાનું ઉલ્લંઘન થાય છે, ત્યારે આંતરડા અને ઓમેન્ટમના રિસેક્શનની ભલામણ કરવામાં આવે છે. પોસ્ટઓપરેટિવ હર્નીયા ગૂંચવણો સાથે સંકળાયેલ ન હોય તે માટે, ચોક્કસ નિવારક પગલાં જરૂરી છે.
પછીના કિસ્સામાં, પેરીટોનિયમની શારીરિક રચનાઓના સંબંધમાં મેશ સિસ્ટમને સજ્જ કરવાની વિવિધ પદ્ધતિઓ લાગુ કરી શકાય છે. આવી પરિસ્થિતિઓમાં, સંલગ્નતાનું વિભાજન અથવા ડાઘનું વિચ્છેદન અપેક્ષિત છે. વધુમાં, જ્યારે આવા હર્નીયાનું ઉલ્લંઘન થાય છે, ત્યારે આંતરડા અને ઓમેન્ટમના રિસેક્શનની ભલામણ કરવામાં આવે છે. પોસ્ટઓપરેટિવ હર્નીયા ગૂંચવણો સાથે સંકળાયેલ ન હોય તે માટે, ચોક્કસ નિવારક પગલાં જરૂરી છે.
નિવારક પગલાં શું છે?
શસ્ત્રક્રિયા પછી હર્નિઆસના નિવારણ માટે નિષ્ણાતને કોઈપણ પ્રકારની હસ્તક્ષેપ માટે અપવાદરૂપે યોગ્ય અને શારીરિક પ્રવેશ પસંદ કરવાની જરૂર છે. ઑપરેશનના દરેક તબક્કે અસ્પષ્ટ એસેપ્સિસનું અવલોકન કરવું ખૂબ જ મહત્વપૂર્ણ રહેશે. આપણે suturing માટે ઉચ્ચ ગુણવત્તાની સામગ્રીનો ઉપયોગ, શસ્ત્રક્રિયા પહેલાં પૂરતી તૈયારી અને આવા હસ્તક્ષેપ પછી દર્દીના સંચાલન વિશે ભૂલવું જોઈએ નહીં.
ઓપરેશન પછીના તબક્કે, દર્દીને પોષણ અને ફરજિયાત પટ્ટી પહેરવાની શરતોમાં તમામ ભલામણોનું સખતપણે પાલન કરવું જરૂરી રહેશે. અલબત્ત, શારીરિક પ્રવૃત્તિ, વજન સ્થિરીકરણ, શારીરિક પ્રવૃત્તિની મર્યાદા (તીવ્ર પ્રયત્નોનો બાકાત), આંતરડાના વિસ્તારને ખાલી કરવામાં નિયમિતતા વિશે યાદ રાખવું ખૂબ જ મહત્વપૂર્ણ રહેશે. આવા પગલાં પ્રાથમિક લાગે છે, પરંતુ તે તે છે જે ભવિષ્યમાં પોસ્ટઓપરેટિવ હર્નીયા જેવા અનિચ્છનીય પરિણામને ટાળવા દે છે.
હર્નીયા પૂર્વસૂચન
શસ્ત્રક્રિયા પછી હર્નિઆસ, જો ત્યાં કોઈ જટિલતાઓ ન હોય તો પણ, શારીરિક અને શ્રમ પ્રવૃત્તિમાં વધારો થાય છે. વધુમાં, પરિણામોની સૂચિમાં કોસ્મેટિક ખામીઓ, જીવનની ગુણવત્તામાં નોંધપાત્ર બગાડનો સમાવેશ થાય છે. નિષ્ણાતોના જણાવ્યા મુજબ, શસ્ત્રક્રિયા પછી હર્નીયાનું ઉલ્લંઘન ઘણી વાર (લગભગ 8.8% કિસ્સાઓમાં) ઘાતક પરિણામ ઉશ્કેરે છે. પોસ્ટઓપરેટિવ હર્નીયા (બહુવિધ રીલેપ્સ સાથેની પરિસ્થિતિઓના અપવાદ સાથે) જેવી ઘટનાના સર્જિકલ નાબૂદી પછી, પૂર્વસૂચન સંતોષકારક છે.
મહત્વપૂર્ણ!
કેન્સરના જોખમને નોંધપાત્ર રીતે કેવી રીતે ઘટાડવું?
સમય મર્યાદા: 0
નેવિગેશન (માત્ર જોબ નંબર)
9 માંથી 0 કાર્ય પૂર્ણ
માહિતી
એક મફત પરીક્ષણ લો! પરીક્ષણના અંતે તમામ પ્રશ્નોના વિગતવાર જવાબો બદલ આભાર, તમે અમુક સમયે બીમાર થવાની સંભાવનાને ઘટાડી શકશો!
તમે પહેલા જ ટેસ્ટ આપી ચૂક્યા છો. તમે તેને ફરીથી ચલાવી શકતા નથી.
પરીક્ષણ લોડ થઈ રહ્યું છે...
પરીક્ષણ શરૂ કરવા માટે તમારે લૉગિન અથવા નોંધણી કરાવવી આવશ્યક છે.
આને શરૂ કરવા માટે તમારે નીચેના પરીક્ષણો પૂર્ણ કરવા આવશ્યક છે:
પરિણામો
સમય સમાપ્ત
1. શું કેન્સર અટકાવી શકાય?
કેન્સર જેવા રોગની ઘટના ઘણા પરિબળો પર આધારિત છે. કોઈ પણ વ્યક્તિ સંપૂર્ણપણે સુરક્ષિત ન હોઈ શકે. પરંતુ ઘટનાની શક્યતાને નોંધપાત્ર રીતે ઘટાડે છે જીવલેણ ગાંઠદરેક કરી શકે છે.
2. ધૂમ્રપાન કેન્સરના વિકાસને કેવી રીતે અસર કરે છે?
ચોક્કસ, સ્પષ્ટપણે તમારી જાતને ધૂમ્રપાનથી પ્રતિબંધિત કરો. આ સત્ય પહેલાથી જ દરેકને થાકી ગયું છે. પરંતુ ધૂમ્રપાન છોડવાથી તમામ પ્રકારના કેન્સર થવાનું જોખમ ઘટી જાય છે. ધૂમ્રપાનથી થતા મૃત્યુના 30% સાથે સંકળાયેલ છે ઓન્કોલોજીકલ રોગો. રશિયામાં, ફેફસાની ગાંઠો અન્ય તમામ અવયવોની ગાંઠો કરતાં વધુ લોકોને મારી નાખે છે.
તમારા જીવનમાંથી તમાકુને દૂર કરવી એ શ્રેષ્ઠ નિવારણ છે. અમેરિકન મેડિકલ એસોસિએશનના જણાવ્યા મુજબ, જો તમે દિવસમાં એક પેક નહીં, પરંતુ માત્ર અડધો ધૂમ્રપાન કરો છો, તો પણ ફેફસાના કેન્સરનું જોખમ 27% જેટલું ઓછું થઈ ગયું છે.
3. શું તે અસર કરે છે વધારે વજનકેન્સરના વિકાસ માટે?
તમારી આંખો ભીંગડા પર રાખો! વધારે વજનમાત્ર કમરને અસર કરે છે. અમેરિકન ઇન્સ્ટિટ્યૂટ ફોર કેન્સર રિસર્ચમાં જાણવા મળ્યું છે કે સ્થૂળતા અન્નનળી, કિડની અને પિત્તાશયમાં ગાંઠોના વિકાસમાં ફાળો આપે છે. હકીકત એ છે કે એડિપોઝ પેશી માત્ર ઉર્જા અનામતને સંગ્રહિત કરવા માટે જ કામ કરતું નથી, તે એક ગુપ્ત કાર્ય પણ ધરાવે છે: ચરબી પ્રોટીન ઉત્પન્ન કરે છે જે શરીરમાં ક્રોનિક બળતરા પ્રક્રિયાના વિકાસને અસર કરે છે. અને ઓન્કોલોજીકલ રોગો માત્ર બળતરાની પૃષ્ઠભૂમિ સામે દેખાય છે. રશિયામાં, કેન્સરના તમામ કેસોમાંથી 26% સ્થૂળતા સાથે સંકળાયેલા છે.
4. શું કસરત કેન્સરનું જોખમ ઘટાડવામાં મદદ કરે છે?
અઠવાડિયામાં ઓછામાં ઓછો અડધો કલાક કસરત માટે અલગ રાખો. જ્યારે કેન્સર નિવારણની વાત આવે છે ત્યારે રમતગમત એ યોગ્ય પોષણના સમાન સ્તર પર છે. યુ.એસ.માં, તમામ મૃત્યુનો ત્રીજો ભાગ એ હકીકતને આભારી છે કે દર્દીઓએ કોઈપણ આહારનું પાલન કર્યું ન હતું અને શારીરિક શિક્ષણ પર ધ્યાન આપ્યું ન હતું. અમેરિકન કેન્સર સોસાયટી અઠવાડિયામાં 150 મિનિટ મધ્યમ ગતિએ અથવા અડધા જેટલી પણ વધુ જોરશોરથી કસરત કરવાની ભલામણ કરે છે. જો કે, 2010 માં ન્યુટ્રિશન એન્ડ કેન્સર જર્નલમાં પ્રકાશિત થયેલ એક અભ્યાસ સાબિત કરે છે કે સ્તન કેન્સર (જે વિશ્વની આઠમાંથી એક મહિલાને અસર કરે છે) નું જોખમ 35% ઘટાડવા માટે 30 મિનિટ પણ પર્યાપ્ત છે.
પોસ્ટઓપરેટિવ હર્નીયા, અથવા સિકેટ્રિકલ, ત્યારે થાય છે જ્યારે પેરીટેઓનિયમ (આંતરડા, મોટા ઓમેન્ટમ) ના અંગો બહાર નીકળે છે. પેટની દિવાલડાઘ ભાગમાં, જે સર્જરી પછી રચાયો હતો. પેટની પોસ્ટઓપરેટિવ હર્નીયા પોસ્ટઓપરેટિવ ડાઘના વિસ્તારમાં પ્રોટ્રુઝન દ્વારા પ્રગટ થાય છે, જે ઓછી ધ્યાનપાત્ર બને છે અથવા જ્યારે વ્યક્તિ સુપિન પોઝિશન લે છે ત્યારે તે સંપૂર્ણપણે અદૃશ્ય થઈ જાય છે.
આ સ્થિતિની સારવાર સર્જન દ્વારા થવી જોઈએ. જો ઓપરેશન પછી દર્દીને ડાઘના વિસ્તારમાં અસુવિધા અથવા અગવડતા અનુભવાય, તો આ વિશે ડૉક્ટરને જાણ કરવી જરૂરી છે.
પોસ્ટઓપરેટિવ હર્નીયામાં, લક્ષણો નીચે મુજબ છે:
- ગાંઠ જેવા ડાઘના વિસ્તારમાં પ્રોટ્રુઝન;
- ઉબકા અને ઉલટીની ઘટના, તેમજ પેટનું ફૂલવું;
- ચળવળ અથવા સ્નાયુ તણાવ દરમિયાન પીડાની ઘટના;
- ડાઘ માં દુખાવો.
પેથોલોજીનું વર્ગીકરણ
ડોકટરો શસ્ત્રક્રિયા પછી હર્નિઆસને વિવિધ પરિમાણો અનુસાર વર્ગીકૃત કરે છે, એટલે કે:
- કદ દ્વારા. જ્યારે બહુવિધ હર્નિઆસ રચાય છે ત્યારે તે વિશાળ હોઈ શકે છે. તે જ સમયે, માનવ પેટ ખૂબ વિકૃત છે. વ્યાપક હર્નિઆસ એક બાજુ બહાર નીકળે છે, પેરીટોનિયમની દિવાલોને વિકૃત કરી શકે છે. નાના કદના મધ્યમ હર્નિઆસ, સહેજ પ્રોટ્રુઝન. અને નાના હર્નિઆસ લગભગ અગોચર હોય છે, તે સામાન્ય રીતે પેટની દિવાલોના ધબકારા દરમિયાન તક દ્વારા જોવા મળે છે.
- સ્થાન દ્વારા, પોસ્ટઓપરેટિવ વેન્ટ્રલ હર્નીયા બાજુ પર, પેટની મધ્યમાં અથવા મધ્ય બાજુની હોઈ શકે છે.
- મૂળ દ્વારા. હર્નિઆસ જન્મજાત અથવા સમય જતાં હસ્તગત થઈ શકે છે.
- ગૂંચવણોની હાજરી દ્વારા. તેઓ જટિલ અથવા જટિલ હોઈ શકે છે.
- રોગના કોર્સ અનુસાર, તેઓને પ્રાથમિક, આવર્તક અથવા પોસ્ટઓપરેટિવમાં વિભાજિત કરવામાં આવે છે.
- શુદ્ધતા દ્વારા. હર્નિઆસ કે જે ઘટાડી શકાય છે અથવા ઘટાડવા માટે સક્ષમ નથી.
કારણો અને નિદાન
 પેટની પોલાણની પોસ્ટઓપરેટિવ હર્નીયા નીચેના સર્જીકલ દરમિયાનગીરીઓ પછી વિકસી શકે છે:
પેટની પોલાણની પોસ્ટઓપરેટિવ હર્નીયા નીચેના સર્જીકલ દરમિયાનગીરીઓ પછી વિકસી શકે છે:
- પરિશિષ્ટ દૂર કર્યા પછી;
- લેપ્રોસ્કોપી પછી;
- ureters પર શસ્ત્રક્રિયા પછી;
- આંતરડાના અવરોધ પછી;
- પેપ્ટીક અલ્સર સર્જરી પછી;
- જો પિત્તાશય દૂર કરવામાં આવે છે;
- લીવર રીસેક્શન પછી;
- સ્ત્રીરોગવિજ્ઞાનના ઓપરેશન પછી, જેમ કે ગર્ભાશયને દૂર કરવું.
ઓપરેશન પછી પેટની હર્નીયા નીચેના કારણોસર થઈ શકે છે:
- વારસાગત વલણ. જો દર્દીને સંયોજક પેશીઓની પ્રણાલીગત નબળાઇ હોય, તો ઓપરેશન પછી પેટ પર હર્નીયા વિકસે તેવી શક્યતા ઘણી વધારે છે. સંખ્યાબંધ ચિહ્નો છે જે આ સૂચવે છે: ઉચ્ચ વૃદ્ધિ, અસ્થિર શારીરિક, જ્યારે ત્વચા પાતળી અને સરળતાથી ખેંચી શકાય તેવી હોય છે, અન્ય સ્થળોએ હર્નિઆસની હાજરી, સાંધાઓની અતિશય ગતિશીલતા.
- ઉલ્લંઘન કે જે ડાઘ ના હીલિંગ દરમિયાન થયું. જો ઘામાં ચેપ લાગ્યો હોય, તો તે ભરાય છે. પરિણામે, ડાઘ ઓછા ટકાઉ બને છે. આ ઉપરાંત, એવા કિસ્સાઓ છે જ્યારે સીવની સામગ્રીનો અસ્વીકાર થાય છે, તે જ સમયે ઘાની કિનારીઓ, એકસાથે વધવા માટે સમય ન હોવાથી, વિખેરાઈ જશે.
- ડૉક્ટર દ્વારા સૂચવવામાં આવેલ જીવનપદ્ધતિનું પાલન ન કરવું. આનો અર્થ એ છે કે દર્દીએ ઓપરેશન પછી હળવા જીવનપદ્ધતિ માટે ડૉક્ટરની સૂચનાઓનું પાલન કર્યું ન હતું. દર્દીઓની વારંવારની ભૂલો એ છે કે તેઓ માને છે કે ઘા માત્ર પેટના બાહ્ય ભાગ પર છે, આંતરિક ઘા વિશે ભૂલી જાય છે. જો બાહ્ય ઘા સરેરાશ 2 અઠવાડિયામાં રૂઝ આવે છે, તો એપોન્યુરિક ડાઘ ખૂબ પાછળથી રૂઝ આવે છે, સરેરાશ 3-4 મહિનામાં, અને વૃદ્ધોમાં આ સમયગાળો 6-7 મહિનાનો હોય છે. તેથી, પોસ્ટઓપરેટિવ હર્નીયાના વિકાસને ટાળવા માટે, ડૉક્ટરની ભલામણો સાંભળવી અને તેનું પાલન કરવું અને યોગ્ય સમય માટે રક્ષણાત્મક પાટો પહેરવો જરૂરી છે.
- સંકળાયેલ રોગો. આ મુખ્યત્વે તે બિમારીઓ છે જે આંતર-પેટના દબાણમાં વધારો કરે છે. ઉદાહરણ તરીકે, ક્રોનિક બ્રોન્કાઇટિસ, શ્વાસનળીની અસ્થમા, કબજિયાત, પ્રોસ્ટેટ એડેનોમા, સ્થૂળતા અને અન્ય ઘણા.
- ઘા બંધ સમયે તકનીકી ઉલ્લંઘન. આ કારણ અત્યંત દુર્લભ છે. ઘાની ધારના મજબૂત અથવા તેનાથી વિપરીત, નબળા તણાવને કારણે હર્નીયા રચાય છે.

એક નિયમ તરીકે, પેટની પોલાણમાં પોસ્ટઓપરેટિવ હર્નિઆસનું નિદાન કરવું મુશ્કેલ નથી. જો દર્દીનું વજન વધારે હોય તો કેટલીક મુશ્કેલીઓ હોય છે. આ કિસ્સામાં, સહાયક નિદાન જરૂરી છે: પેટની પોલાણનું અલ્ટ્રાસાઉન્ડ, એમઆરઆઈ અથવા ગણતરી કરેલ એક્સ-રે ટોમોગ્રાફી.
તમારે ચીરાના હર્નીયાની સારવાર શા માટે કરવી જોઈએ તેના કારણો
હર્નીયાનો દેખાવ સૂચવે છે કે આંતરિક અવયવોએ તેમનું સ્થાન બદલ્યું છે અને એકબીજા પર દબાણ લાવી શકે છે, જે દરેક અંગની નિષ્ક્રિયતા તરફ દોરી જાય છે. પોસ્ટઓપરેટિવ હર્નીયાનું પ્રથમ સંકેત કબજિયાત હોઈ શકે છે, જે આખરે શરીરના સામાન્ય નશો તરફ દોરી જાય છે, અને આ બધું કામમાં વિક્ષેપ પાડે છે. જઠરાંત્રિય માર્ગ.
સારવાર ન કરવામાં આવે તો, આ સ્થિતિ આખરે ઘણી ગંભીર ગૂંચવણો તરફ દોરી જશે:
- કેપ્રોસ્ટેસિસ. આ મોટા આંતરડામાં મળનું પેરીટોનિયલ સ્થિરતા છે.
- હર્નિયલ કોથળીમાં સોજો આવે છે, એટલે કે તેમાં રહેલા અંગો.
- હર્નીયાનું ઉલ્લંઘન. હર્નિયલ ઓરિફિસમાં, હર્નિઆની સામગ્રીઓનું અચાનક સ્ક્વિઝિંગ શરૂ થાય છે. પરિણામે, અંગોને રક્ત પુરવઠો હર્નિયલ કોથળીમાં વિક્ષેપિત થાય છે, જે પેશી નેક્રોસિસ તરફ દોરી જાય છે, અને આ દર્દીના મૃત્યુની ધમકી આપે છે.
વેન્ટ્રલ હર્નીયાની સારવાર
પેટની પોલાણની પોસ્ટઓપરેટિવ હર્નીયાના કિસ્સામાં, સારવાર માત્ર સર્જિકલ છે. તે નીચે પ્રમાણે દૂર કરી શકાય છે:
- પ્લાસ્ટિક પેશી સ્થાનિક એપ્લિકેશન. પેરીટેઓનિયમની અગ્રવર્તી દિવાલના એપોન્યુરોસિસના ઉલ્લંઘનનું સ્યુચરિંગ છે. સ્થાનિક પેશીઓ સાથે પ્લાસ્ટી ત્યારે જ શક્ય છે જ્યારે હર્નીયા નાની હોય, એટલે કે, 5 સે.મી.થી ઓછી. આ કિસ્સામાં પોસ્ટઓપરેટિવ હર્નીયાને દૂર કરવું સ્થાનિક એનેસ્થેસિયા હેઠળ કરવામાં આવે છે, મોટા હર્નીયા સાથે, ઓપરેશન સામાન્ય એનેસ્થેસિયા હેઠળ કરવામાં આવે છે.
- કૃત્રિમ કૃત્રિમ અંગોના ઉપયોગ સાથે પ્લાસ્ટિક, એટલે કે, જ્યારે એપોનોરોસિસ ખામીને કૃત્રિમ કૃત્રિમ અંગો સાથે આવરી લેવામાં આવે છે. રક્ષણાત્મક મેશની સ્થાપના હર્નીયાના સ્થાન પર આધારિત છે. ડોકટરો કહે છે કે આ કિસ્સામાં, ફરીથી થવાની સંભાવના ઓછી થાય છે. સર્જનના તમામ ઓપરેશન સામાન્ય એનેસ્થેસિયા હેઠળ કરવામાં આવે છે.
શસ્ત્રક્રિયા કેવી રીતે ટાળવી?
 શસ્ત્રક્રિયા વિના પોસ્ટઓપરેટિવ હર્નીયાની સારવાર શક્ય છે જો હર્નીયાની રચનાના ભયને સમયસર ઓળખવામાં આવે. તમારે તાત્કાલિક ડૉક્ટરની સલાહ લેવી જોઈએ. આ કિસ્સામાં, નિવારક હેતુઓ માટે, ડૉક્ટર સરળ જિમ્નેસ્ટિક કસરતો, પાલન સૂચવી શકે છે યોગ્ય પોષણ, પુનઃસ્થાપન પ્રક્રિયાઓ, પટ્ટીનો ઉપયોગ અને ભારે વસ્તુઓ ઉપાડવા પર પ્રતિબંધ.
શસ્ત્રક્રિયા વિના પોસ્ટઓપરેટિવ હર્નીયાની સારવાર શક્ય છે જો હર્નીયાની રચનાના ભયને સમયસર ઓળખવામાં આવે. તમારે તાત્કાલિક ડૉક્ટરની સલાહ લેવી જોઈએ. આ કિસ્સામાં, નિવારક હેતુઓ માટે, ડૉક્ટર સરળ જિમ્નેસ્ટિક કસરતો, પાલન સૂચવી શકે છે યોગ્ય પોષણ, પુનઃસ્થાપન પ્રક્રિયાઓ, પટ્ટીનો ઉપયોગ અને ભારે વસ્તુઓ ઉપાડવા પર પ્રતિબંધ.
શસ્ત્રક્રિયા વિના સારવારમાં નીચેના પગલાં શામેલ છે:
- પાટો એક સ્થિતિસ્થાપક છે સ્થિતિસ્થાપક પાટો, જેનો આભાર આંતરિક અવયવો કુદરતી સ્થિતિમાં જાળવવામાં આવે છે. પાટો પહેરવો જરૂરી નથી, પરંતુ આ રીતે તમે ઉલ્લંઘન, આંતરિક અવયવોના વિસ્થાપન, અસરગ્રસ્ત વિસ્તાર પર દબાણ, પીડા થ્રેશોલ્ડ ઘટાડીને તમારી જાતને બચાવી શકો છો. નિવારક હેતુઓ માટે, પટ્ટીની પટ્ટીનો ઉપયોગ પણ થાય છે, પરંતુ ડૉક્ટરને કદ પસંદ કરવું આવશ્યક છે જેથી તે દર્દીને નુકસાન ન પહોંચાડે.
- જો તમે પેટની સર્જરી કરાવી હોય, તો પછી કડક આહારની જરૂર નથી. પરંતુ પ્રતિબંધ વિના બધું ખાવું પણ અશક્ય છે. શરૂઆતમાં, કાર્બોહાઇડ્રેટ્સ અને કોઈપણ ભારે ખોરાકને મર્યાદિત કરો. તાજા ફળો અને શાકભાજી દરરોજ ટેબલ પર હોવા જોઈએ. તેમના માટે આભાર, દર્દી કબજિયાતથી પીડાશે નહીં, જે પોસ્ટઓપરેટિવ સમયગાળામાં ખૂબ જોખમી છે.
સર્જરી પછી વિશેષ કસરતો માત્ર ડૉક્ટર દ્વારા સૂચવ્યા મુજબ અને તેમના નિયંત્રણ હેઠળ કરવામાં આવે છે. 3 મહિના પછી, હળવા લોડ સ્વીકાર્ય છે, એકમાત્ર પ્રતિબંધ અચાનક હલનચલન અને વેઇટ લિફ્ટિંગ સાથેની કસરતો હશે. શારીરિક કસરત સુધરે છે રોગપ્રતિકારક તંત્ર, કારણ કે એક સામાન્ય નાસિકા પ્રદાહ પણ હર્નીયાના પુનરાવર્તનને ઉત્તેજિત કરી શકે છે.
સર્જિકલ હસ્તક્ષેપ, સૌથી વધુ, પ્રથમ નજરમાં, નોંધપાત્ર નથી, તે શરીર માટે તણાવ છે અને તે પછી પુનઃપ્રાપ્તિની ચોક્કસ અવધિ જરૂરી છે. હર્નીયાને દૂર કરવા માટે શસ્ત્રક્રિયા ખૂબ જ સામાન્ય છે, કારણ કે ઘણા લોકો આ બિમારીથી છુટકારો મેળવવા માટે સર્જનો તરફ વળે છે.
ડૉક્ટરે તમામ જરૂરી પ્રક્રિયાઓ હાથ ધર્યા પછી, તમે ખૂબ જ જલ્દી ઘરે પાછા આવી શકશો અને ઑપરેશન પછી પુનઃપ્રાપ્તિનો સમયગાળો શરૂ કરી શકશો. તેથી જ તમારે ભલામણો અને નિયમો જાણવા જોઈએ જેથી આ પ્રક્રિયા શક્ય તેટલી ઝડપી અને પીડારહિત હોય.
હર્નીયા દૂર કરવાની શસ્ત્રક્રિયા પછીના પરિણામો.
શસ્ત્રક્રિયા પછી તમે ઘરે જાઓ તે પહેલાં, હોસ્પિટલના સ્ટાફે ખાતરી કરવી જોઈએ કે તમે મુક્તપણે હલનચલન કરી શકો છો, ખાઈ શકો છો અને પી શકો છો અને તમારી જાતે શૌચાલયમાં જઈ શકો છો.
ડરશો નહીં જો હર્નીયાને દૂર કરવાના ઓપરેશનના પરિણામો પોસ્ટઓપરેટિવ ડાઘના વિસ્તારમાં થોડી અગવડતા તરીકે દેખાશે, આ સામાન્ય છે. ડોકટરો ખાલી એનેસ્થેટિક લખશે, અને ડાઘ પોતે જ પાટો વડે બંધ કરી શકાય છે, અને તમે સરળતાથી તાકાત પુનઃસ્થાપિત કરી શકો છો અને ધીમે ધીમે સામાન્ય, સંપૂર્ણ જીવનમાં પાછા આવી શકો છો.
પુનઃપ્રાપ્તિ અવધિના પ્રથમ દિવસોમાં, તમે હર્નીયાના કેટલાક પરિણામો અનુભવી શકો છો, અથવા તેના બદલે, તેને દૂર કરવા માટેના ઓપરેશનના પરિણામો. તમે અનુભવી શકો છો:
- પોસ્ટઓપરેટિવ ડાઘની નજીક ત્વચાની વિકૃતિકરણ અને સહેજ સોજો;
- નાના ઉઝરડા દેખાઈ શકે છે;
- નિષ્ક્રિયતા આવશે અથવા તેનાથી વિપરીત, સંવેદનશીલતા હશે.
આવા લક્ષણોથી ડરશો નહીં - આ બધું ધોરણ છે, જે પોસ્ટઓપરેટિવ સમયગાળાના પ્રારંભિક તબક્કાની લાક્ષણિકતા છે.

શસ્ત્રક્રિયા પછીના હર્નીયામાં વિરોધાભાસ અને કેટલીક સાવચેતીઓ હોય છે. ડોકટરો ઓપરેશન પછીના પ્રથમ 48 કલાકમાં કાર ચલાવવાની ભલામણ કરતા નથી, કારણ કે એનેસ્થેસિયાની અસરો હજુ પણ શરીર પર અસર કરી શકે છે, જે વ્યક્તિની એકાગ્રતા, સંકલન અને પ્રતિક્રિયાને અસર કરે છે.
કાર ચલાવવાથી ઓપરેશન પછી રહેલ ડાઘમાં થોડો તણાવ થઈ શકે છે, તેથી, મોટાભાગના કિસ્સાઓમાં, ડૉક્ટર ભલામણ કરશે કે તમે પુનઃપ્રાપ્તિના પ્રથમ દિવસોમાં આ પ્રવૃત્તિ બંધ કરો. ઉપરાંત, જો તમે પેઇનકિલર્સ લો છો તો તમે કાર ચલાવી શકશો નહીં અને અન્ય સમાન મિકેનિઝમ્સ ચલાવી શકશો નહીં.
શસ્ત્રક્રિયા પછીના સમયગાળામાં હર્નીયાને ચોક્કસ સાવચેતીઓની જરૂર છે. સ્નાન અને સ્નાન કરતી વખતે તમારે ખૂબ કાળજી લેવી જોઈએ. ઓપરેશન પછીના થોડા દિવસોમાં ડાઘ ભીના કરી શકાતા નથી.
આપવાની જરૂર છે ખાસ ધ્યાનતમારા આહારમાં ફાઇબરથી સમૃદ્ધ ખોરાક હોવો જોઈએ, તમારે પુષ્કળ પ્રવાહી પીવાની જરૂર છે: પાણી અથવા ફળોના રસ. આ કબજિયાતને ટાળવામાં મદદ કરશે, કારણ કે વધુ પડતી મહેનત હીલિંગ અને પુનઃપ્રાપ્તિને પ્રતિકૂળ અસર કરશે.
લેપ્રોસ્કોપી પછી પુનઃપ્રાપ્તિ.
લેપ્રોસ્કોપી પછી દૂર કરાયેલ હર્નીયા ખૂબ ઝડપથી રૂઝ આવે છે, કારણ કે એક મોટા ચીરાને બદલે, આ તકનીકની મદદથી, ત્યાં ઘણા છે.નાના પંચર, જેનો ઉપચાર ખૂબ ઝડપી અને ઓછો પીડાદાયક છે. આ કિસ્સામાં, દર્દીને ખૂબ વહેલા રજા આપવામાં આવે છે, અને પુનઃપ્રાપ્તિ ખૂબ ઝડપી છે.
હર્નીયા દૂર કરવા માટે સર્જરી પછી પુનર્વસન.
જ્યારે ઓપરેશનના પ્રથમ અને સૌથી અપ્રિય દિવસો તમારી પાછળ હોય, ત્યારે તમારે સામાન્ય, પરિચિત જીવનમાં પાછા ફરવા માટે જરૂરી સમયગાળો સંબંધિત ડૉક્ટરની ભલામણોનું કાળજીપૂર્વક પાલન કરવું જોઈએ.
અગવડતા અને પીડાની તીવ્રતા શસ્ત્રક્રિયાના પ્રકાર, દૂર કરાયેલ હર્નીયાનું સ્થાન અને તમારી પીડા સહનશીલતાના સ્તર પર આધારિત છે. પરંતુ કોઈ પણ સંજોગોમાં, અગવડતા અને સહેજ પીડા હાજર રહેશે અને ડરવું જોઈએ નહીં.
શસ્ત્રક્રિયા પછીના પ્રથમ બે દિવસો અસ્વસ્થતા દ્વારા વર્ગીકૃત કરવામાં આવે છે જ્યારે વૉકિંગ, ચડતા અથવા સીડી ઉતરવામાં પણ મુશ્કેલી ઊભી થાય છે.
પુનઃપ્રાપ્તિ અવધિનો સમયગાળો તમારી પ્રવૃત્તિના પ્રકાર પર સીધો આધાર રાખે છે, તેમાં એકથી છ અઠવાડિયા લાગી શકે છે. તમે વ્યવસાયે કોણ છો અને તમે કઈ ફરજો બજાવો છો તેના પર તમારું કામ પર પાછા ફરવાનું નિર્ભર છે.
જો કાર્યમાં ભારે ભાર ઉપાડવા અને વહન કરવા અથવા મોટી સંખ્યામાં હલનચલન સાથે સંકળાયેલા નોંધપાત્ર શારીરિક પ્રયત્નોની જરૂર હોય, તો, તેમ છતાં, તમારા ડૉક્ટરની સલાહ લીધા પછી, પુનઃપ્રાપ્તિ માટે કેટલાક અઠવાડિયા ફાળવવા જોઈએ. ઠીક છે, જો તમે માનસિક શ્રમ ધરાવતા વ્યક્તિ છો, તો પછી તમે થોડા દિવસોમાં તમારા કાર્યસ્થળ પર પાછા આવી શકો છો.
પુનઃપ્રાપ્તિ સુધારવા માટે ઉપચારાત્મક કસરત.

રક્ત પરિભ્રમણને સુધારવા માટે, અને ત્યાંથી હીલિંગ પ્રક્રિયાને ઝડપી બનાવવા માટે, ડોકટરો કામગીરી કરવાની ભલામણ કરે છે શારીરિક કસરતમધ્યમ અથવા મધ્યમ તીવ્રતા સાથે. જેમાંથી શ્રેષ્ઠ છે ચાલવું.
હર્નીયાના સમારકામ પછીની રમતગમતની પ્રવૃત્તિઓ જેમાં ભારે લિફ્ટિંગ અથવા ઉચ્ચ એરોબિક પ્રવૃત્તિ સામેલ છે તે 6-8 અઠવાડિયા સુધી ટાળવી જોઈએ.
જેઓ સઘન અથવા વ્યવસાયિક રીતે રમતો રમે છે, ડોકટરો આ પ્રવૃત્તિઓને કેટલાક અઠવાડિયા માટે મુલતવી રાખવાની સલાહ આપે છે, કારણ કે આ ઉપચાર અને પુનઃપ્રાપ્તિ પ્રક્રિયાને વિક્ષેપિત કરી શકે છે.
હર્નીયા સર્જરી પછી આહાર.
આવા ઓપરેશન પછી પોષણનું મહત્વ ઉપર પહેલેથી જ ઉલ્લેખ કરવામાં આવ્યું છે, તેથી તમે શું ખાઈ શકો છો અને શું નહીં તે સ્પષ્ટ કરવું યોગ્ય છે.
તે ખોરાક ખાવાની ભલામણ કરવામાં આવતી નથી જે અતિશય ગેસ રચના, પેટનું ફૂલવું અને કબજિયાતનું કારણ બની શકે છે. આ ખોરાકમાં શામેલ છે: ચરબીયુક્ત માંસ, કઠોળ, મશરૂમ્સ, ધૂમ્રપાન કરાયેલ અથવા મસાલેદાર ખોરાક, પેસ્ટ્રી અને રાઈ બ્રેડ. કાર્બોનેટેડ પીણાં, કેવાસ, બીયર, આલ્કોહોલિક અને લો-આલ્કોહોલ પીણાં પીવાની ભલામણ કરવામાં આવતી નથી.
ટાંકા દૂર કરવામાં આવે તે પહેલાં, દર્દીએ પ્રવાહી અથવા અર્ધ-પ્રવાહી ખોરાક લેવો જોઈએ: સૂપ, સૂપ, અર્ધ-પ્રવાહી અનાજ, છૂંદેલા બટાકા, બાફેલું દુર્બળ માંસ અને માછલી, અને પૂરતા પ્રમાણમાં ફાઇબર ધરાવતો ખોરાક ખાવો.
ટાંકા દૂર કર્યા પછી, તમે તમારા સામાન્ય આહારમાં પાછા આવી શકો છો, પરંતુ ધીમે ધીમે અને ડૉક્ટરની ભલામણોને ધ્યાનમાં લેતા.
લેખ લેખક: નાડેઝડા નિકોલેવના
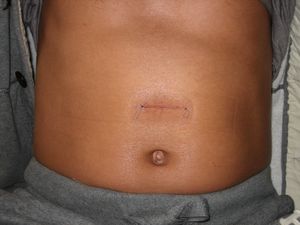 પોસ્ટઓપરેટિવ હર્નીયા (વેન્ટ્રલ) એ લિપોમાસ છે જે પોસ્ટઓપરેટિવ ડાઘના સ્થાન પર સ્થાનીકૃત છે. આવા બલ્જેસ, જેના ફોટા તબીબી સંદર્ભ પુસ્તકોમાં જોઈ શકાય છે, કેટલીકવાર સર્જીકલ સિવનથી સહેજ અંતરે દેખાઈ શકે છે. આ એ હકીકતને કારણે છે કે હર્નિઆનો કોર્સ વાંકો થઈ શકે છે અને તે મુજબ તેની દિશા બદલી શકે છે.
પોસ્ટઓપરેટિવ હર્નીયા (વેન્ટ્રલ) એ લિપોમાસ છે જે પોસ્ટઓપરેટિવ ડાઘના સ્થાન પર સ્થાનીકૃત છે. આવા બલ્જેસ, જેના ફોટા તબીબી સંદર્ભ પુસ્તકોમાં જોઈ શકાય છે, કેટલીકવાર સર્જીકલ સિવનથી સહેજ અંતરે દેખાઈ શકે છે. આ એ હકીકતને કારણે છે કે હર્નિઆનો કોર્સ વાંકો થઈ શકે છે અને તે મુજબ તેની દિશા બદલી શકે છે.
પોસ્ટઓપરેટિવ પેટના હર્નીયાનું વર્ગીકરણ
ના નિષ્ણાતો વિવિધ દેશોવિશ્વ, પોસ્ટઓપરેટિવ હર્નિઆસના નિદાનમાં, એક વર્ગીકરણનો ઉપયોગ કરો (લિપોમાના સ્થાન અનુસાર):
- લેટરલ હર્નીયા - અક્ષર "L" દ્વારા સૂચવવામાં આવે છે.
- મધ્ય હર્નીયા - અક્ષર "એમ" દ્વારા સૂચિત.
- મધ્ય બાજુની - "ML" અક્ષરો દ્વારા સૂચિત.
આવા હર્નિઆસનું નિદાન કરતી વખતે, સર્જનો ફરજિયાત પરિમાણોને ધ્યાનમાં લે છે:
- પ્રોટ્રુઝન કદ;
- લિપોમાનું સ્થાનિકીકરણ;
- હર્નીયા ગેટનું કદ, વગેરે.
આધુનિક દવા ઘણા પ્રકારના પોસ્ટઓપરેટિવ હર્નિઆસને વ્યાખ્યાયિત કરે છે:
- વ્યાપક (તેઓ મોટા છે અને પેરીટોનિયમની દિવાલોને વિકૃત કરી શકે છે);
- વિશાળ (પોસ્ટોપરેટિવ હર્નીયા, જે એકસાથે ઘણી જગ્યાએ બહાર નીકળી શકે છે અને દર્દીના પેરીટોનિયમને ગંભીર રીતે વિકૃત કરી શકે છે);
- નાનું (હર્નીયા પેલ્પેશન અથવા હાર્ડવેર પરીક્ષા દ્વારા શોધી શકાય છે, કારણ કે તે વ્યવહારીક રીતે ધ્યાનપાત્ર નથી);
- માધ્યમ (એક નાના પ્રોટ્રુઝનનું પ્રતિનિધિત્વ કરે છે જે પરીક્ષા દરમિયાન શોધી શકાય છે).
ચિહ્નો
 પોસ્ટઓપરેટિવ હર્નીયાના દેખાવની મુખ્ય નિશાની એ પ્રોટ્રુઝન છે, જે ક્યારેક દર્દીમાં પીડાનું કારણ બને છે. પર પ્રારંભિક તબક્કોલિપોમાનો વિકાસ, જ્યારે તેને બિન-સર્જિકલ રીતે દૂર કરી શકાય છે, ત્યારે દર્દી તેના સ્વાસ્થ્યની સ્થિતિમાં કોઈ ફેરફાર જોઈ શકશે નહીં.
પોસ્ટઓપરેટિવ હર્નીયાના દેખાવની મુખ્ય નિશાની એ પ્રોટ્રુઝન છે, જે ક્યારેક દર્દીમાં પીડાનું કારણ બને છે. પર પ્રારંભિક તબક્કોલિપોમાનો વિકાસ, જ્યારે તેને બિન-સર્જિકલ રીતે દૂર કરી શકાય છે, ત્યારે દર્દી તેના સ્વાસ્થ્યની સ્થિતિમાં કોઈ ફેરફાર જોઈ શકશે નહીં.
તેથી જ આ રોગનું નિદાન ઘણીવાર મોડું થાય છે, જ્યારે શસ્ત્રક્રિયા વિના કરવાનો કોઈ રસ્તો નથી.
લક્ષણો
અફર પોસ્ટઓપરેટિવ હર્નીયાના દેખાવ સાથે, દર્દી નીચેના લક્ષણોનો અનુભવ કરી શકે છે:
- નિયોપ્લાઝમ, જેનું સ્થાન પોસ્ટઓપરેટિવ સિવન છે;
- પીડા, જે ઓછા શારીરિક પ્રયત્નો સાથે પણ તીવ્ર બની શકે છે;
- ઉબકા
- ઓડકાર
- ઉલટી રીફ્લેક્સ;
- આંતરડાની અવરોધ;
- પેટનું ફૂલવું;
- સ્ટૂલમાં લોહી;
- સામાન્ય સુખાકારીમાં બગાડ;
- નબળાઈ, સુસ્તી, શક્તિ ગુમાવવી, વગેરે.
મુખ્ય લક્ષણો દ્વારા પોસ્ટઓપરેટિવ હર્નીયાના સંભવિત ઉલ્લંઘનને ઓળખવું શક્ય છે:
- હર્નિયલ કોથળી, કોઈપણ પ્રયત્નો સાથે, પેટની પોલાણમાં પાછા ફરી શકતી નથી;
- જ્યારે બલ્જ પર દબાવવામાં આવે છે, ત્યારે દર્દી પીડા અનુભવે છે;
- તાપમાન સહેજ વધી શકે છે;
- ચક્કર અને નબળાઇ.
કારણો
![]() આધુનિક દવાએ પોસ્ટઓપરેટિવ ડાઘના મુખ્ય કારણોને ઓળખ્યા છે, જેમાં નીચેનાનો સમાવેશ થાય છે:
આધુનિક દવાએ પોસ્ટઓપરેટિવ ડાઘના મુખ્ય કારણોને ઓળખ્યા છે, જેમાં નીચેનાનો સમાવેશ થાય છે:
- કોઈપણ પ્રકારની સ્થૂળતા;
- સર્જીકલ હસ્તક્ષેપના પરિણામે બનેલા ઘાનું પૂરણ;
- પેટના પ્રદેશ પર મજબૂત શારીરિક ભાર, માં પોસ્ટઓપરેટિવ સમયગાળો (સતત ઉધરસ, વજન ઉપાડવું, વગેરે);
- પેટની પોલાણની સ્નાયુ પેશીઓની એટ્રોફી;
- ઘાને સીવતી વખતે તબીબી કર્મચારીઓ દ્વારા કરવામાં આવતી ખામી (હર્નિઆસને સર્જીકલ દૂર કરતી વખતે);
- કોઈપણ પોસ્ટઓપરેટિવ ગૂંચવણોવગેરે
ગૂંચવણો
જે દર્દીઓને ઇન્સિઝનલ હર્નીયા હોવાનું નિદાન થયું છે તેઓ ચોક્કસ ગૂંચવણોનો અનુભવ કરી શકે છે:
- મળની સ્થિરતા (મોટા આંતરડામાં);
- બળતરા પ્રક્રિયાઓનો વિકાસ;
- નજીકના આંતરિક અવયવોમાં આઘાત, જેમાંથી કેટલાક હર્નિયલ કોથળીમાં છે;
- હર્નીયાનું ઉલ્લંઘન;
- પેરીટોનાઇટિસ, જે મૃત્યુ તરફ દોરી શકે છે.
પોસ્ટઓપરેટિવ હર્નીયાના વિકાસની પૃષ્ઠભૂમિ સામે થતી સૌથી ખતરનાક ગૂંચવણ એ તેની કોથળીનું ઉલ્લંઘન છે. હર્નિયલ ઓરિફિસમાં લિપોમાની સામગ્રીને સ્ક્વિઝ કરતી વખતે, રક્ત પુરવઠો ખલેલ પહોંચે છે, જે આસપાસના પેશીઓના નેક્રોસિસ તરફ દોરી શકે છે. યોગ્ય તબીબી ધ્યાન વિના, દર્દી થોડા કલાકોમાં પેરીટોનાઇટિસ વિકસાવી શકે છે, જે શરીર માટે ઘાતક ખતરો છે.
દર્દીમાં ગળું દબાવવામાં આવેલા પોસ્ટઓપરેટિવ હર્નીયાના લક્ષણો અથવા પેરીટોનાઇટિસના ચિહ્નોની ઓળખ કર્યા પછી, તેને તાત્કાલિક નજીકની હોસ્પિટલમાં લઈ જવો જરૂરી છે. તબીબી સંસ્થા, જેમાં સર્જિકલ વિભાગ છે. કટોકટી સર્જરીદર્દીનું જીવન બચાવશે અને થોડા અઠવાડિયા પછી તેને તેની સામાન્ય જીવનશૈલી પર પાછા ફરવા દેશે.
ડાયગ્નોસ્ટિક્સ
જો પોસ્ટઓપરેટિવ હર્નીયાની શંકા હોય, તો દર્દીની વ્યાપક તપાસ કરવામાં આવે છે અને નિષ્ફળ થયા વિના, હાર્ડવેર ડાયગ્નોસ્ટિક્સ સૂચવવામાં આવે છે:
- અલ્ટ્રાસાઉન્ડ પરીક્ષા;
- રેડિયોગ્રાફી;
- હર્નિઓગ્રાફી;
- ગેસ્ટ્રોસ્કોપી;
- ગણતરી કરેલ ટોમોગ્રાફી, વગેરે.
સર્જન દર્દીની કાળજીપૂર્વક તપાસ કરે છે, પેટની પોલાણને ધબકતું કરે છે. પરીક્ષા દરમિયાન, તે પેટની પોલાણની અંદર પ્રોટ્રુઝન સેટ કરવાનો પ્રયાસ કરે છે.
જો વિકાસના પ્રારંભિક તબક્કે લિપોમા જોવા મળે છે, તો તેની બિન-સર્જિકલ સારવાર (ઘટાડો) શક્ય છે. જ્યારે એક દર્દીએ અરજી કરી હતી તબીબી સંભાળમજબૂત પ્રોટ્રુઝનની હાજરીમાં, પછી તેના માટે પોસ્ટઓપરેટિવ હર્નીયાની સારવારની એકમાત્ર પદ્ધતિ સર્જિકલ હસ્તક્ષેપ હશે.
સારવાર
 પોસ્ટઓપરેટિવ હર્નિઆસની સર્જિકલ સારવારમાં, નિષ્ણાતો લેપ્રોટોમી (પેટની પોલાણ કાપી છે) અને વધુ નમ્ર મેનીપ્યુલેશન - લેપ્રોસ્કોપી બંને કરે છે. સર્જિકલ હસ્તક્ષેપ દરમિયાન, દર્દીઓ હર્નિઓપ્લાસ્ટીમાંથી પસાર થાય છે, જેમાં હર્નિઆ કોથળી દૂર કરવામાં આવે છે અને હર્નિયલ રિંગની મરામત કરવામાં આવે છે. સમાંતર રીતે, હર્નિઆની સામગ્રી પેટની પોલાણમાં ડૂબી જાય છે, અને તમામ નબળા બિંદુઓને ખાસ કૃત્રિમ (તેઓ ફક્ત તબીબી ઉદ્યોગમાં જ ઉપયોગમાં લેવાય છે), અથવા કુદરતી સામગ્રી સાથે મજબૂત બનાવવામાં આવે છે.
પોસ્ટઓપરેટિવ હર્નિઆસની સર્જિકલ સારવારમાં, નિષ્ણાતો લેપ્રોટોમી (પેટની પોલાણ કાપી છે) અને વધુ નમ્ર મેનીપ્યુલેશન - લેપ્રોસ્કોપી બંને કરે છે. સર્જિકલ હસ્તક્ષેપ દરમિયાન, દર્દીઓ હર્નિઓપ્લાસ્ટીમાંથી પસાર થાય છે, જેમાં હર્નિઆ કોથળી દૂર કરવામાં આવે છે અને હર્નિયલ રિંગની મરામત કરવામાં આવે છે. સમાંતર રીતે, હર્નિઆની સામગ્રી પેટની પોલાણમાં ડૂબી જાય છે, અને તમામ નબળા બિંદુઓને ખાસ કૃત્રિમ (તેઓ ફક્ત તબીબી ઉદ્યોગમાં જ ઉપયોગમાં લેવાય છે), અથવા કુદરતી સામગ્રી સાથે મજબૂત બનાવવામાં આવે છે.
શસ્ત્રક્રિયા દરમિયાન કૃત્રિમ સામગ્રી (મેશ) નો ઉપયોગ આ રોગના ફરીથી થવાની સંખ્યામાં નોંધપાત્ર ઘટાડો કરી શકે છે. આ સામગ્રી ખૂબ જ સારી રીતે કામ કરે છે માનવ શરીર, અને તેની હાજરી કોઈ કારણ નથી આડઅસરોદર્દીઓમાં. છ મહિનાની અંદર, પોસ્ટઓપરેટિવ હર્નીયાના સર્જિકલ દૂર કર્યા પછી, કૃત્રિમ જાળી સંપૂર્ણપણે દર્દીના પેશીઓમાં વધે છે.
આવા મજબૂત ફ્રેમ માટે આભાર, દર્દીઓ ખૂબ જ ઝડપથી પુનર્વસનમાંથી પસાર થાય છે, કામ પર જાય છે અને સક્રિય જીવનશૈલી જીવવાનું શરૂ કરે છે.
પોસ્ટઓપરેટિવ હર્નિઆસની સર્જિકલ સારવારમાં, જે કદમાં નાના હોય છે, નિષ્ણાતો પ્લાસ્ટિક સર્જરી માટે દર્દીના પેશીઓનો ઉપયોગ કરે છે. આ કિસ્સામાં, દર્દી એક સરળ ઓપરેશનમાંથી પસાર થઈ શકે છે, જે દરમિયાન તેને સ્થાનિક એનેસ્થેસિયા આપવામાં આવે છે. જો દર્દી ગર્ભાવસ્થાની સ્થિતિમાં હોય, તો તેણીને શસ્ત્રક્રિયાથી પ્રતિબંધિત કરવામાં આવશે. તીવ્ર ક્રોનિક રોગો કે જેને લાંબા ગાળાના ઉપચારની જરૂર હોય છે તે પણ શસ્ત્રક્રિયા માટે વિરોધાભાસ હોઈ શકે છે.
- તબીબી તૈયારીઓ;
- ખાસ અન્ડરવેર પહેરીને;
- શારીરિક પ્રવૃત્તિનો અભાવ.
નિવારણ
હર્નિઆસના સર્જિકલ દૂર કર્યા પછી, દર્દીઓએ આ રોગની રોકથામ કરવાની જરૂર છે: 
- નિયમિતપણે ડાઘની સારવાર કરો (માત્ર જંતુરહિત સામગ્રીનો ઉપયોગ કરો અને પાટો બાંધતા પહેલા હાથને સારી રીતે ધોઈ લો);
- અચાનક હલનચલન ટાળો;
- વજન ઉપાડશો નહીં;
- હાયપોથર્મિયા અને ડ્રાફ્ટ્સ ટાળો, જે ઉધરસનું કારણ બની શકે છે;
- તમારા આહારનું નિરીક્ષણ કરો (ગેસ અને કબજિયાતનું કારણ બને તેવો ખોરાક ન ખાવો).
રશિયન તબીબી કેન્દ્રોમાં સેવાઓની કિંમત
આજની તારીખે, રશિયાના વિવિધ ક્લિનિક્સમાં, સર્જરીપોસ્ટઓપરેટિવ હર્નિઆસ. દરેક તબીબી સંસ્થા સ્વતંત્ર રીતે તેની એકાઉન્ટિંગ નીતિ નક્કી કરે છે અને વ્યક્તિગત રીતે સર્જિકલ પ્રક્રિયાઓ માટે કિંમતો નક્કી કરે છે.
અન્ય લોકો સાથે શેર કરો જો તમને આ લેખ ગમ્યો હોયશસ્ત્રક્રિયાના ડાઘની જગ્યાએ પોસ્ટઓપરેટિવ હર્નીયા રચાય છે અને તે પેરીટોનિયમની બહાર પેટના અવયવોના બહાર નીકળવા દ્વારા વર્ગીકૃત થયેલ છે. મોટેભાગે, મોટા ઓમેન્ટમ અથવા આંતરડાના આંટીઓ બહાર નીકળે છે.
પોસ્ટઓપરેટિવ હર્નીયા વધવાનું વલણ ધરાવે છે, આંતર-પેટના દબાણના પ્રભાવ હેઠળ, ડાઘની જગ્યા પરના સ્નાયુઓ અલગ થઈ શકે છે, જેનાથી હર્નિયલ ઓરિફિસ વધે છે. રોગ થતો નથી દવા સારવાર, હર્નીયાને દૂર કરવા માટે સર્જિકલ હસ્તક્ષેપ જરૂરી છે.
ચીરો હર્નિઆસનું વર્ગીકરણ
દવામાં, ચીરાવાળા હર્નિઆસના ઘણા વર્ગીકરણ છે, જે તેમના સ્કેલ અને સ્થાનના આધારે વિભાજિત કરવામાં આવે છે.
એનાટોમિકલ અને ટોપોગ્રાફિક લાક્ષણિકતાઓ અનુસાર:
- મધ્યસ્થ (ત્યાં મધ્ય, નીચલા મધ્ય અને ઉપલા મધ્ય છે);
- બાજુની (નીચલી બાજુની, ઉપરની બાજુની, ડાબી બાજુની અને જમણી બાજુની).
કદ દ્વારા:
- નાનું (પેટનો આકાર બદલશો નહીં);
- મધ્યમ (પેટની દિવાલના અલગ વિસ્તારના અમુક ભાગ પર કબજો કરો);
- વ્યાપક (પેટની દિવાલના અલગ વિસ્તારમાં સ્થિત);
- વિશાળ (બે અથવા ત્રણ વિસ્તારોમાં સ્થિત છે).
વધુમાં, નાના પોસ્ટઓપરેટિવ હર્નિઆસને ઘટાડી શકાય છે, મોટા પ્રોટ્રુઝનને બિન-જમણે ગણવામાં આવે છે, સિંગલ અને મલ્ટી-ચેમ્બરમાં વિભાજિત થાય છે. નિષ્ણાતો રિકરન્ટ હર્નિઆસને અલગ પ્રકાર તરીકે અને વારંવાર રિકરન્ટ હર્નિઆસને અલગ પાડે છે (તે એક જ જગ્યાએ ઘણી વખત થઈ શકે છે).
પોસ્ટઓપરેટિવ હર્નિઆસના કારણો
1 કટોકટીની કામગીરી, જ્યાં દર્દીને તૈયાર કરવા અને વ્યાપક પરીક્ષા કરવા માટે કોઈ સમય બાકી નથી. દર્દી આંતરડામાં વિક્ષેપ, પેટનું ફૂલવું, મળ સ્થિરતા અનુભવી શકે છે. આના પરિણામે, પેટની પોલાણ પર મજબૂત દબાણ રચાય છે, સિવનની સારવાર અને પોસ્ટઓપરેટિવ ડાઘની રચના પેથોલોજીઓ સાથે થાય છે. 2 પોસ્ટઓપરેટિવ શાસનનું ઉલ્લંઘન. ઘણીવાર દર્દી પોતે જ હર્નીયાની રચનામાં ગુનેગાર બને છે. અયોગ્ય પોષણ, મેટાબોલિક ડિસઓર્ડર, શારીરિક પ્રવૃત્તિ પેટના સ્નાયુ પેશીના વિચલન તરફ દોરી શકે છે. 3 બળતરા પ્રક્રિયાઓઅને ચેપી રોગો. ઓપરેશન પછી, માનવ શરીર નબળું પડી ગયું છે અને ચેપ સામે લડવામાં અસમર્થ છે. ભય એ બ્રોન્કાઇટિસ, ન્યુમોનિયા, ડાયાબિટીસ મેલીટસ છે. કબજિયાત, ઉલ્ટી, તાવ પણ સિવનીના ઉપચાર પર પ્રતિકૂળ અસર કરે છે. 4 ઓપરેટિંગ સાધનોની ઓછી ગુણવત્તા અને માનવ પરિબળ. ઓપરેશન દરમિયાન હલકી-ગુણવત્તાવાળા થ્રેડોનો ઉપયોગ, મજબૂત પેશી તાણ, હેમેટોમાસ અને ડોકટરોની બેદરકારીને કારણે ડાઘની સપ્યુરેશન અને બળતરા થઈ શકે છે. 5 ગર્ભાવસ્થા અને બાળજન્મ. પેટના અંગો પર શસ્ત્રક્રિયા કર્યા પછી ગર્ભાવસ્થા પેશીના વિચલનને ઉત્તેજિત કરી શકે છે. ગર્ભના વિકાસથી પેટના સ્નાયુઓ પર દબાણ વધે છે, અને જન્મ પ્રક્રિયા દરમિયાનના પ્રયાસોથી હર્નીયા વિકસી શકે છે.વિડિયો
પોસ્ટઓપરેટિવ હર્નીયાની લાક્ષણિકતાઓ અને તેની સારવારની સુવિધાઓ.
લક્ષણો
પોસ્ટઓપરેટિવ હર્નીયાના વિકાસના પ્રથમ તબક્કાઓ વ્યવહારીક રીતે અદ્રશ્ય હોય છે, દર્દીને દુખાવો થતો નથી, ડાઘના વિસ્તારમાં કોઈ અગવડતા નથી. જેમ જેમ તે વધે છે, હર્નિયલ પ્રોટ્રુઝન પોતાને નીચેના લક્ષણો સાથે અનુભવે છે:
- ડાઘ રેખા સાથે અથવા તેની નજીક નિયોપ્લાઝમ, કદમાં સતત વધારો;
- શરીરની સામાન્ય નબળાઇ, કબજિયાત, પેટનું ફૂલવું, ઉબકા, ઉલટી, ઓડકાર;
- હર્નીયાના સ્થળે, ચામડી વાદળી રંગની બની શકે છે.
પોસ્ટઓપરેટિવ હર્નીયાના પ્રથમ સંકેતોને અવગણવાથી તેનું ઉલ્લંઘન થઈ શકે છે. રોગનો અદ્યતન તબક્કો યુરોલોજિકલ ડિસઓર્ડર, સ્ટૂલ રીટેન્શન અને પેટમાં વધતો દુખાવો સાથે છે.
સમયસર તબીબી સહાય મેળવવા વિના, દર્દીની સ્થિતિ નોંધપાત્ર રીતે બગડે છે. આંતરિક અવયવોના સંભવિત નેક્રોસિસ, નશો અને મૃત્યુ પણ.
રોગનું નિદાન
હર્નિયલ રચનાને દૃષ્ટિની રીતે જોઈ શકાય છે, જ્યારે વ્યક્તિ જૂઠું બોલે છે ત્યારે પોસ્ટઓપરેટિવ ડાઘના વિસ્તારમાં બલ્જ છુપાયેલ હોય છે, અને જ્યારે ઉધરસ અને તાણ આવે છે ત્યારે બહાર નીકળે છે. ઘણી વાર, દર્દીઓ પ્રોટ્રુઝનને કોસ્મેટિક ખામી તરીકે માને છે અને ડૉક્ટરને જોવાની ઉતાવળ કરતા નથી.
સર્જન સાથે પરીક્ષા અને પરામર્શ ચોક્કસ નિદાન કરવામાં મદદ કરશે. પ્રોટ્રુઝનના વધુ વિગતવાર અભ્યાસ માટે, દર્દીએ પેટની પોલાણનું અલ્ટ્રાસાઉન્ડ કરવું જોઈએ. અલ્ટ્રાસોનિક ડાયગ્નોસ્ટિક્સ દરમિયાન, ડૉક્ટર સિકેટ્રિકલ હર્નીયાનું કદ, તેનો આકાર, એડહેસિવ પ્રક્રિયાઓની હાજરી અને પેરીટોનિયમની સ્નાયુબદ્ધ-એપોનોરોટિક રચનાઓમાં ફેરફાર જોવા માટે સક્ષમ હશે.
જઠરાંત્રિય માર્ગના અવયવોની સામાન્ય સ્થિતિ પેટ અને પેટની પોલાણની રેડિયોગ્રાફી, આંતરડા, હર્નિઓગ્રાફી અને ઇરિગોસ્કોપી દ્વારા બેરિયમ પસાર કરીને બતાવવામાં આવશે. નિદાનનો અંતિમ તબક્કો એ પેરીટેઓનિયમનું એમઆરઆઈ છે, જેના પછી ડૉક્ટર સારવાર અને હર્નીયાને દૂર કરવાની શ્રેષ્ઠ પદ્ધતિ પસંદ કરી શકશે.
પોસ્ટઓપરેટિવ ડાઘ પર હર્નીયાની સારવાર
મોટા ભાગના કિસ્સાઓમાં, પોસ્ટઓપરેટિવ હર્નીયાની સારવારમાં સર્જિકલ હસ્તક્ષેપનો સમાવેશ થાય છે. હર્નિઓપ્લાસ્ટીની મદદથી હર્નિઆને દૂર કરવામાં આવે છે. પાંચ સેન્ટિમીટર કદ સુધીની નાની હર્નિયલ રચનાઓ એપોન્યુરોસિસને સીવવા દ્વારા સરળતાથી દૂર કરવામાં આવે છે. આ કિસ્સામાં, પેટની દિવાલની પેશીઓનું પ્લાસ્ટિક સ્થાનિક પેશીઓ સાથે બંધ છે.

મોટા હર્નિઆસ, જઠરાંત્રિય માર્ગની ગૂંચવણો સાથે, કૃત્રિમ જાળી સાથે બંધ કરવામાં આવે છે. સંલગ્નતા અને ડાઘની હાજરીમાં, તેઓનું વિચ્છેદ કરવામાં આવે છે, અને પછી માત્ર પેટની દિવાલોનું પ્લાસ્ટિક.
પોસ્ટઓપરેટિવ હર્નીયાના ઉલ્લંઘનના કિસ્સામાં, ઓમેન્ટમ અને આંતરડાનું રિસેક્શન કરવામાં આવે છે.
શસ્ત્રક્રિયા પછી પુનર્વસન
પોસ્ટઓપરેટિવ ડાઘ પરના હર્નીયાને દૂર કરવાના ઓપરેશન પછી, દર્દીને લાંબા પુનર્વસન સમયગાળાની જરૂર છે. ત્યાં સંખ્યાબંધ પ્રતિબંધો છે, જેનું પાલન ન કરવાથી પ્રોટ્રુઝનની પુનરાવૃત્તિ થઈ શકે છે.
પ્રથમ વખત, લગભગ દોઢ મહિના, દર્દીએ પાટો પહેરવો જ જોઇએ. તે પેટની પોલાણની દિવાલો પરનું દબાણ ઘટાડશે અને જોડાયેલી પેશીઓના વિચલનને અટકાવશે.
બેલ્ટને ડાઘની જગ્યાએ ચુસ્તપણે નિશ્ચિત કરવું જોઈએ, પરંતુ તેને સ્ક્વિઝ કર્યા વિના. પટ્ટામાં રોકાણનો સમયગાળો ઉપસ્થિત ચિકિત્સક સાથે સ્પષ્ટપણે નિયંત્રિત થવો જોઈએ. ઘણીવાર તે કસરતના સમયગાળા દરમિયાન પહેરવામાં આવે છે, ઉદાહરણ તરીકે, ઉપચારાત્મક કસરતો અથવા ઘરના કામકાજ. સૂતા પહેલા, પાટો દૂર કરવામાં આવે છે જેથી સ્નાયુઓ "આરામ" કરી શકે.
પેટના સ્નાયુઓને મજબૂત કરવા માટે શારીરિક કસરતો
દરરોજ સરળ શારીરિક વ્યાયામ કરવાથી, તમે માત્ર પેટની પોલાણની દિવાલોને મજબૂત કરી શકતા નથી, પરંતુ તમારા શરીરને સંપૂર્ણ આકારમાં પણ લાવી શકો છો. જિમ્નેસ્ટિક્સના વર્ગો ઓપરેશનના દોઢથી બે મહિના કરતાં પહેલાં શરૂ કરવા જોઈએ નહીં. જો દર્દી ઠીક થઈ રહ્યો હોય અને તે અસ્વસ્થ ન હોય તો પણ ઉતાવળ કરવાની જરૂર નથી. તમારે હળવા કસરતો, પગના સ્વિંગ, શરીરને વધારવાથી શરૂ કરવાની જરૂર છે. ધીમે ધીમે, તમે ભાર વધારી શકો છો, ડૉક્ટરની સલાહ લેવાની ખાતરી કરો.
- તમારી પીઠ પર સૂઈ જાઓ, પગ સીધા કરો, હાથ શરીર સાથે લંબાવો. વાળ્યા વિના, તમારા પગ ઉભા કરો, તેમનો ક્રમ બદલો.
- તમારી પીઠ પર સૂઈને, તમારા પગની આસપાસ સ્થિતિસ્થાપક પટ્ટી લગાવો. ઊંડો શ્વાસ લો, શ્વાસ બહાર કાઢો, તમારા પગ ઉભા કરો અને પટ્ટીને ખેંચો, તેમને અલગ કરો.
- સૂઈને તમારા પગને ખભા-પહોળાઈમાં ફેલાવો અને તેમની સાથે એક નાનો બોલ પકડો. લગભગ 30 સેકન્ડ માટે ઉભા કરો અને પકડી રાખો.
- ખુરશી પર બેસો, તમારા પગને એકસાથે રાખો, હાથ તમારી બાજુઓ પર રાખો. ઊંડો શ્વાસ લો, શ્વાસ બહાર કાઢો - સીધા પગને બાજુ અને પાછળ લઈ જાઓ. બીજા પગ સાથે પુનરાવર્તન કરો.
- દસ મિનિટ ચાલવું. બે પગલાં - શ્વાસમાં લો, ચાર પગલાં - શ્વાસ બહાર કાઢો. શ્વાસ લેતી વખતે, ધડને જુદી જુદી દિશામાં ફેરવો.
- પ્રારંભ કરવા માટેના અભિગમોની સંખ્યા ન્યૂનતમ છે, તમારે તમારી સુખાકારીનું નિરીક્ષણ કરવું જોઈએ. તમે શ્વાસ બહાર કાઢી શકતા નથી, દોડી શકો છો, ખૂબ અચાનક હલનચલન કરી શકતા નથી. જો તમને થાક લાગે છે, તો આરામ કરવો અને થોડો આરામ કરવો વધુ સારું છે.
આહાર
શસ્ત્રક્રિયા પછીના દર્દીઓનું પોષણ પ્રવાહી ખોરાકના વર્ચસ્વ સાથે અપૂર્ણાંક હોવું જોઈએ. તમે પેટને ઓવરલોડ કરી શકતા નથી અને ખોરાકના સ્થિરતાને મંજૂરી આપી શકતા નથી. તમારે એવા ખોરાકને સંપૂર્ણપણે દૂર કરવા જોઈએ જે પેટનું ફૂલવું, કબજિયાત અથવા તેનાથી વિપરીત, ઝાડાનું કારણ બની શકે છે.
 મશરૂમ્સ, ચરબીયુક્ત માંસ, કઠોળ, કાર્બોરેટેડ પીણાં, સખત અનાજ, તળેલા, ધૂમ્રપાન કરાયેલ, લોટ સ્પષ્ટપણે બિનસલાહભર્યા છે. ફળ અને શાકભાજીનો રસ, મજબૂત ચા અને કોફી, કોકો, દૂધ, આલ્કોહોલ.
મશરૂમ્સ, ચરબીયુક્ત માંસ, કઠોળ, કાર્બોરેટેડ પીણાં, સખત અનાજ, તળેલા, ધૂમ્રપાન કરાયેલ, લોટ સ્પષ્ટપણે બિનસલાહભર્યા છે. ફળ અને શાકભાજીનો રસ, મજબૂત ચા અને કોફી, કોકો, દૂધ, આલ્કોહોલ.
તમારે ગરમ મસાલા, ચટણીઓના ઉપયોગ વિના, એક દંપતિ માટે રાંધવાની જરૂર છે. પોસ્ટઓપરેટિવ સમયગાળામાં, સૂપ, પાણી પર પોર્રીજ, બ્લેન્ડરમાં પ્રોસેસ્ડ ખોરાક ખાવા માટે ઉપયોગી છે.
નિવારણ
કોઈપણ સર્જિકલ મેનિપ્યુલેશન્સ શરીર માટે ટ્રેસ વિના પસાર થતા નથી. પુનઃપ્રાપ્તિ સમયગાળા દરમિયાન, તમારે તમારા પોતાના સ્વાસ્થ્ય વિશે સાવચેત રહેવાની અને ડોકટરોની પ્રિસ્ક્રિપ્શનોનું પાલન કરવાની જરૂર છે. કાળજી લેવી જોઈએ:
- સીમ સ્વચ્છતા;
- પોષણ;
- શારીરિક શ્રમ અને ભારે ઉપાડ ટાળો.
કે જે આપેલ સ્વસ્થ જીવનશૈલીજીવન અને ફાજલ શાસન, શરીર ઝડપથી પુનઃપ્રાપ્ત થશે.
પોસ્ટઓપરેટિવ હર્નીયા એ એક રોગ છે જે મોટાભાગના કિસ્સાઓમાં પુનર્વસન પદ્ધતિના ઉલ્લંઘન અને ડોકટરોની અપૂરતી લાયકાતને કારણે થાય છે. હર્નીયાના તમામ કેસોમાં માત્ર થોડી ટકાવારી દર્દીની નબળા ઘા હીલિંગ અને નબળી રોગપ્રતિકારક શક્તિના વલણને કારણે છે. સમયસર સારવાર તમને હર્નિઆસથી કાયમ માટે છુટકારો મેળવવા દેશે.
